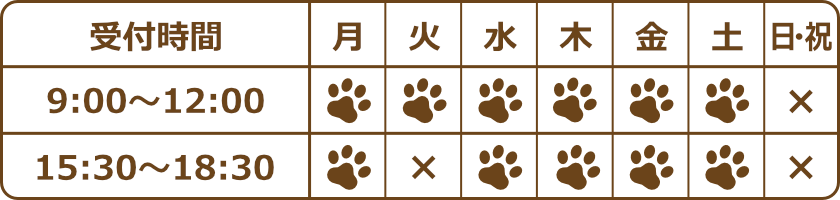
「なこ」、さらなる精密検査へ。
更新が滞ってしまい申し訳ございません💦(皆様も新型コロナ流行でいろいろバタバタですよね)
まず「なこ」の現状(3/14)をお話ししておくと、すごく順調に経過しており体重も3.76kgまで上昇!病気になる前が3.8kg前後、病気中最も痩せた時が3.18㎏です。ちょっと増えすぎ?かもしれません(笑)
では、「なこ」の検査、続きのお話をしていきます。
おさらいです。
前回までの流れをものすごく簡単に説明すると、病気を疑う→検査をする(血液検査、X線検査、超音波検査などを説明)→小腸で何か悪いことが起きていることがわかった。こんな流れでしたね。(※過去記事読み直してみてくださいm(__)m)
そして「さらなる精密検査が必要です」。というところで終わっていました。
今回はその「さらなる精密検査」についてお話していきます。
結論から言ってしまうと、今回「なこ」に行ったさらなる精密検査は
「試験的開腹手術」
という内容です。
簡単に言うと「内臓をよく調べるため、検査の目的でお腹を開く」ということです。お腹を開く手術ですから、当然全身麻酔も必要です。
ビックリしますか?
重要なのは、この手術の目的は「検査」であるということ。検査のためにお腹を開ける手術をするということです。(※ただし、開腹時にその場で治療が必要な部位があれば同時に治療も行います。)
一般的な感覚でいうと「手術は「治療」のために実施する」と思いますよね。まあ、それが普通です。
でも、この試験的開腹というのはとても重要な検査で、腹腔内の臓器について、ものすごくたくさんの情報を得ることができます。そして、実際に臓器を眼で見て、手で触って得られる情報は、どんなに優秀な画像検査を実施しても手に入れることができません。
そして、もう一つ重要なのは、異常・おかしいと思える場所の一部をその場で容易に採取することが可能ということ。これを「組織生検」などと呼びます。採取した臓器の一部組織は検査機関に提出します。主に細胞レベルでの病的変化を観察します。これは、一般的には「病理組織学検査」と呼ばれています。病理組織検査で得られる情報はとても多く、場合によっては「確定診断」が導き出されます。
現代の医療における診断というのは、この「病理組織検査」がもとになっているものがとても多いのです(※もちろん全てではありません)。
特に「腫瘍」「がん」の分野では「病理組織検査」が決め手になるケースがほとんどです。
「え~~、お腹開けないとそんなことわからないの??」
という声が聞こえてきそうです。
確かに他の手法が無いわけではありません。
例えば、今回のように「胃腸器」の病気を疑っている場合は「消化管内視鏡」という検査も一つの方法です。いわゆる胃カメラというやつです。
お腹を開けなくてよい分、なんとなくカラダに優しい印象があるかもしれません。場合によっては内視鏡が有効なときもあります。が、病気によっては内視鏡では診断が難しいものも多いのが現実です。実際に診断がつかなければ、それはカラダに優しくないですよね。最もカラダに優しいのはキチンと診断を付けて治してあげることですから。
内視鏡の難しい面は、内視鏡は筒状の消化管を「内側」から見ているということです。一方、試験開腹では「外側」から見ています。この差はとても大きいです。というのは内視鏡の場合は「内側」しか見えません。試験開腹ではまず「外側」を見ますが、組織生検することによって内側~外側まで全てが見れます。内視鏡でも組織生検は可能ですが、最も外側までは見ることができません(そこまで取ったら腸が破れている状況ですから縫わないといけない)。そして胃腸の内腔以外の部位は見れないというのが最大のデメリット。肝臓、胆嚢、膵臓、リンパ節など関連臓器を見ることができません。
また、内視鏡は全身麻酔が必要でもあります。それは試験開腹と変わりません。
「じゃあ、腹腔鏡はどうだ?お腹開けないで見れるだろう!組織も取れるだろう!」という意見もありそうです。
だいたい正しいご意見です(笑)。ヒトでは腹腔鏡の手術はだいぶ一般的になっているようですしね。ただ、腹腔鏡はお腹を切らないと思っている人がいるようですが、実際は三カ所ほど切らなくてはいけません。穴は5mmほどと小さいものですが切ることには変わりないです。切る大きさだけで言えば、ダメージはより少ないとは言えますが、試験開腹で得られる情報量を考えるとどちらが有利かは判断の難しいところ。実際、腹腔鏡を取り入れている動物病院でも、避妊手術など「やることが決まっている手術」は腹腔鏡で、キチンと腹腔臓器を一通り調べたい場合は通常通り試験開腹という病院も多いのです(※当院には腹腔鏡設備はありません)。
何が何でも「試験開腹」ではないのは確かですが、より正しい診断に近づくために、必要になることが多い検査といえます。
さて、長くなりましたがここまで「試験開腹手術」とその他方法の一般論をお話ししました。
では実際に「なこ」に行った手術写真をお見せしましょう(※苦手な方は注意してください)。
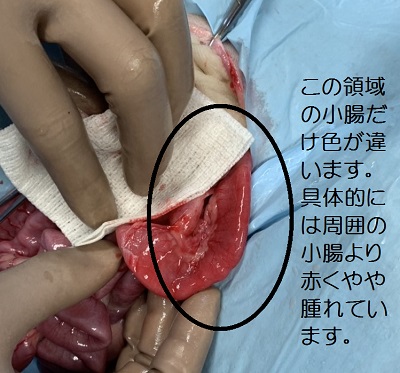
写真、黒丸で囲った部分は、エコー検査でおかしいなと思っていた部位です。この小腸領域(およそ5~6㎝)だけ、腸は赤く、そして腫れていました。周囲の小腸と比べてみると差はハッキリとはわかります。
この部位を一部採材して、病理組織検査に提出することにしました。もちろん、一部採った部位は縫合を行います。その後、全臓器をくまなく確認(一部リンパ節も腫大していたので採材)。他臓器には異常所見を認めず、閉腹としました。
術後の回復は特に問題なく、2日後には通常通り食事をとることが可能。しっかりと鎮痛処置をすることで回復も早くなりますよ!(※当院は十分な鎮痛処置を心がけて手術を実施しています)。
さて・・・、しばらくすると、検査会社から病理組織検査の結果が帰ってきます。
結果です!

病理組織診断は
「小細胞型リンパ腫」
でした。ついにリンパ腫という言葉が出てきましたね。
(※実は今回はもう一つ別の病理組織検査会社に提出していますが、同様の診断です。二人の病理専門家が同じ診断ですので、病理的には間違いないという判断で良いかと思います)
参考までに顕微鏡ではこのような「絵」が見られます。
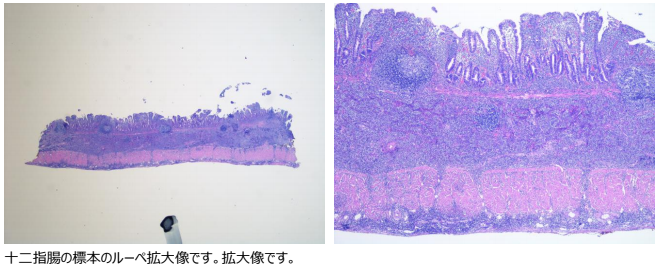
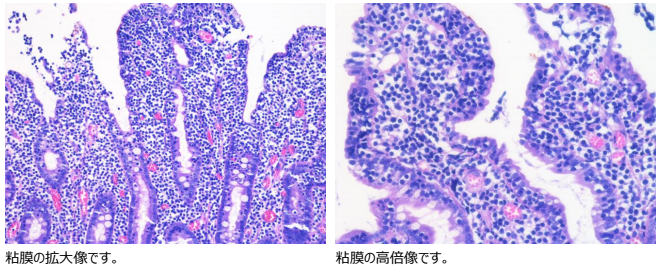
私は学生時代病理学研究室にいましたので、実は上のような顕微鏡写真はとてもよく見慣れています。この検査会社はすごくきれいな病理組織標本をつくってくれています。パッと見、青々としすぎていて、リンパ腫だと一目で疑う感じですね。
さて、最終仕上げです。
実はまだ病理学的にリンパ腫だといわれただけで、その診断が正しいかどうかは他の状況と合わせて、担当医(私、院長のことです(笑))が最終判断します。
え?なんだよ、フツー病理検査で確定だろ??と思う方もいるでしょう。
違います。
病理で「〇✕△◇□」と診断されても、それは絶対的なものではありません。実際の患者さんの状況とつじつまが合わなければ、病理の結果を疑わなくてはいけないこともあるのです。例えば、試験開腹の時に上手に組織が採れていなければ正しい病理が出ないこともありますし、病理検査側も人間ですから何かの間違えが生じることもゼロではありません(検体取り違えなど)。
さて、今回はどうか。。。
「なこ」の症状や兆候、エコー検査、試験開腹による小腸の肉眼所見、そしてその病理組織検査・・・
リンパ腫であるとすると、すべてのつじつまが合います。特に「なこ」に起こっていた徐々に体重が減少するという事象は腫瘍の患者さんでよくある兆候の一つです。
病理組織検査を軸に「リンパ腫」と診断して問題なさそうです。
ついに、リンパ腫が確定しました。
さて、実はリンパ腫というのはタイプがいろいろなのですが、一般の方向けに簡単に説明します。
- 場所による分類→小腸なので、「消化器型」といいます。
- 悪さによる分類→悪性度が低いので「低悪性度」(もしくは「高分化型」)といいます。
すなわち、今回の「なこ」の最終診断は
低悪性度 消化器型 リンパ腫
となります。
最初にお話ししたのですが、リンパ腫は全て悪性です。良性のものはありません。リンパ腫の中に悪性という意味が含まれているのであえて「悪性」とはつきません。その代り、どのぐらい悪いのか?という意味で「低悪性度」「高悪性度」と分けたりします(※一般の方向けの記載としています)。
ようやく、診断までたどり着きましたね。。。
さてさてさて、今まで何のために、一生懸命検査を重ね、診断をつけてきたのでしょうか?
忘れちゃいけませんよね、「なこ」を助けるためでした。
「なこ」を治療をするためです。
これからは治療のお話です。
がんの治療ってどんな感じなの?興味のある方も多いともいます。なるべく頑張って更新します。どうぞお待ちくださいm(__)m
(つづく)